摘要
阻塞性睡眠呼吸中止症(Obstructive Sleep Apnea,OSA)是一種因上呼吸道在睡眠中反覆塌陷而導致呼吸暫停的慢性疾病,長期未治療可能引發心血管疾病、代謝異常及認知功能下降。對於舌根後方(retroglossal)塌陷型的 OSA 患者,單純使用陽壓呼吸器(CPAP)的配合度往往不佳,手術介入因此成為重要選項。本篇論文由 Yen 等人發表於 American Journal of Otolaryngology,探討改良式頦舌肌前移術(Modified Genioglossus Advancement,MGA)合併射頻舌根縮減術(Radiofrequency Tongue Base Reduction,RFTBR)的手術成效,為臨床醫師提供具體的手術策略與數據依據。本文適合 OSA 患者本人、家屬,以及對睡眠手術有興趣的醫療從業人員閱讀。
研究背景
阻塞性睡眠呼吸中止症是全球盛行率極高的睡眠障礙疾病,根據流行病學研究,成年男性盛行率約 9–38%,女性約 4–26%,且隨著肥胖人口增加,發生率持續上升。OSA 的核心病理機制在於睡眠時上呼吸道肌肉張力下降,導致咽喉部軟組織塌陷,造成氣流受阻、血氧下降及睡眠片段化。
上呼吸道的塌陷位置可分為多個層次:軟顎後方(retropalatal)、舌根後方(retroglossal)及下咽部(hypopharynx)。其中,舌根後方塌陷在 OSA 患者中相當常見,且往往是手術治療效果不佳的主要原因之一。傳統的懸雍垂顎咽成形術(UPPP)主要針對軟顎層次,對舌根塌陷的改善效果有限,因此針對舌根層次的手術策略一直是研究重點。
頦舌肌前移術(Genioglossus Advancement,GA)是一種透過截骨術將頦舌肌附著點向前移位的手術,藉此增加舌根前移的張力,減少睡眠時舌根後墜的程度。傳統 GA 手術需要較大範圍的下顎截骨,術後腫脹明顯、恢復期較長,且有下顎骨骨折的風險。改良式頦舌肌前移術(Modified Genioglossus Advancement,MGA)則透過縮小截骨範圍、調整截骨角度等方式,在維持手術效果的同時降低手術風險。
射頻舌根縮減術(Radiofrequency Tongue Base Reduction,RFTBR)則是利用射頻能量在舌根組織內產生熱凝固效應,使舌根體積縮小、組織纖維化,進而減少舌根對氣道的阻塞。RFTBR 屬於微創手術,可在局部麻醉下進行,術後疼痛及腫脹相對輕微,但單獨使用時效果有限,通常需要多次治療或與其他手術合併使用。
本篇論文的研究動機,正是探討將 MGA 與 RFTBR 兩種手術合併執行,是否能對舌根後方塌陷型 OSA 患者產生更顯著且持久的治療效果,並評估其安全性與術後恢復情況。
研究方法
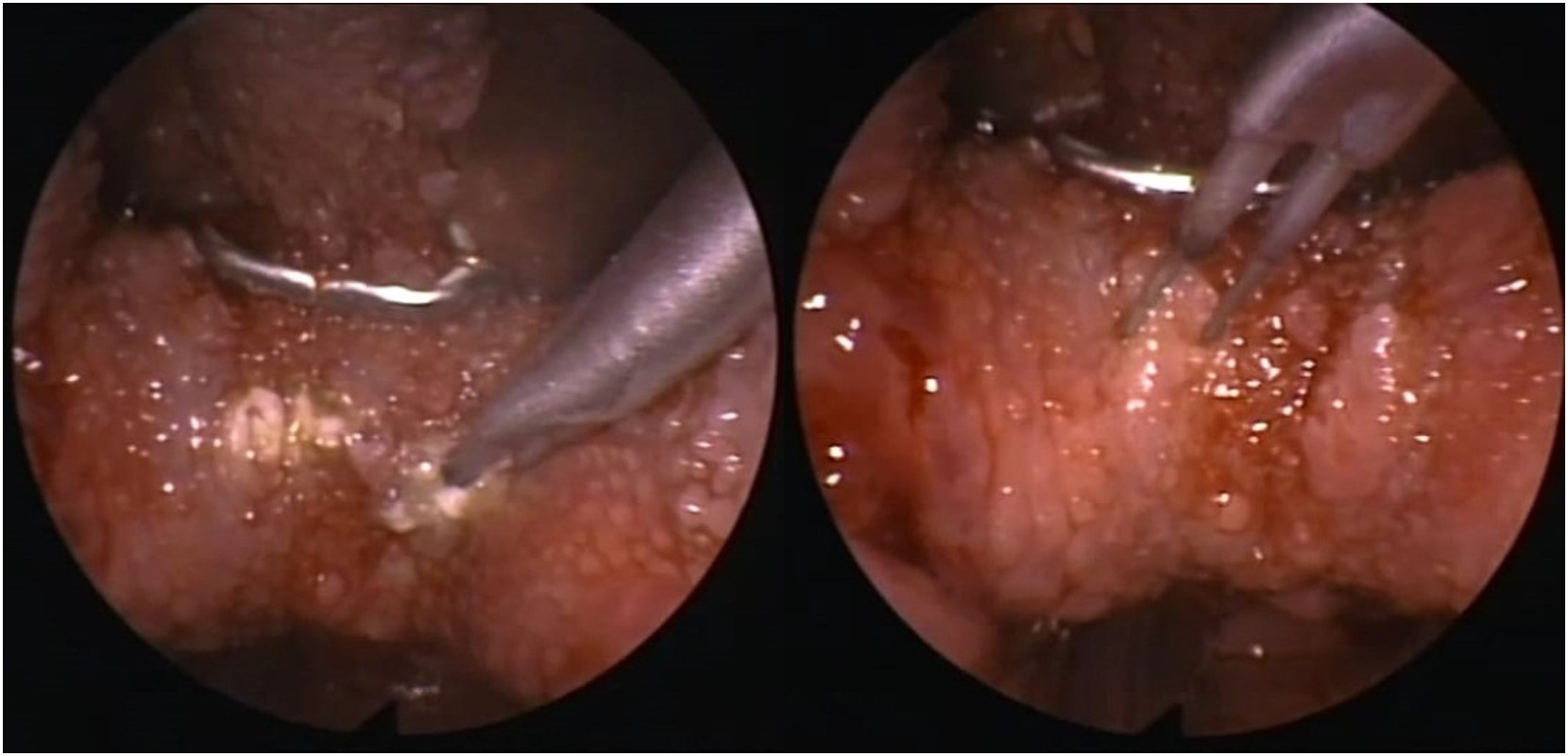
本研究為回溯性病例系列研究(retrospective case series),收錄於 2016 年至 2021 年間,在同一醫療機構接受 MGA 合併 RFTBR 手術的 OSA 患者。所有患者術前均接受完整的睡眠多項生理檢查(Polysomnography,PSG),確認診斷為中重度 OSA,且經藥物誘導睡眠內視鏡(Drug-Induced Sleep Endoscopy,DISE)評估,確認主要塌陷位置位於舌根後方(retroglossal collapse)。
納入標準包括:
- 年齡 18 歲以上
- 術前呼吸中止低通氣指數(Apnea-Hypopnea Index,AHI)≥ 15 次/小時
- DISE 確認舌根後方為主要塌陷位置
- CPAP 治療失敗或拒絕長期使用 CPAP
- 術後至少完成 6 個月追蹤並接受 PSG 複查
排除標準包括:顱顏結構異常、病態性肥胖(BMI > 40)、嚴重心肺疾病、以及曾接受過相關上呼吸道手術者。
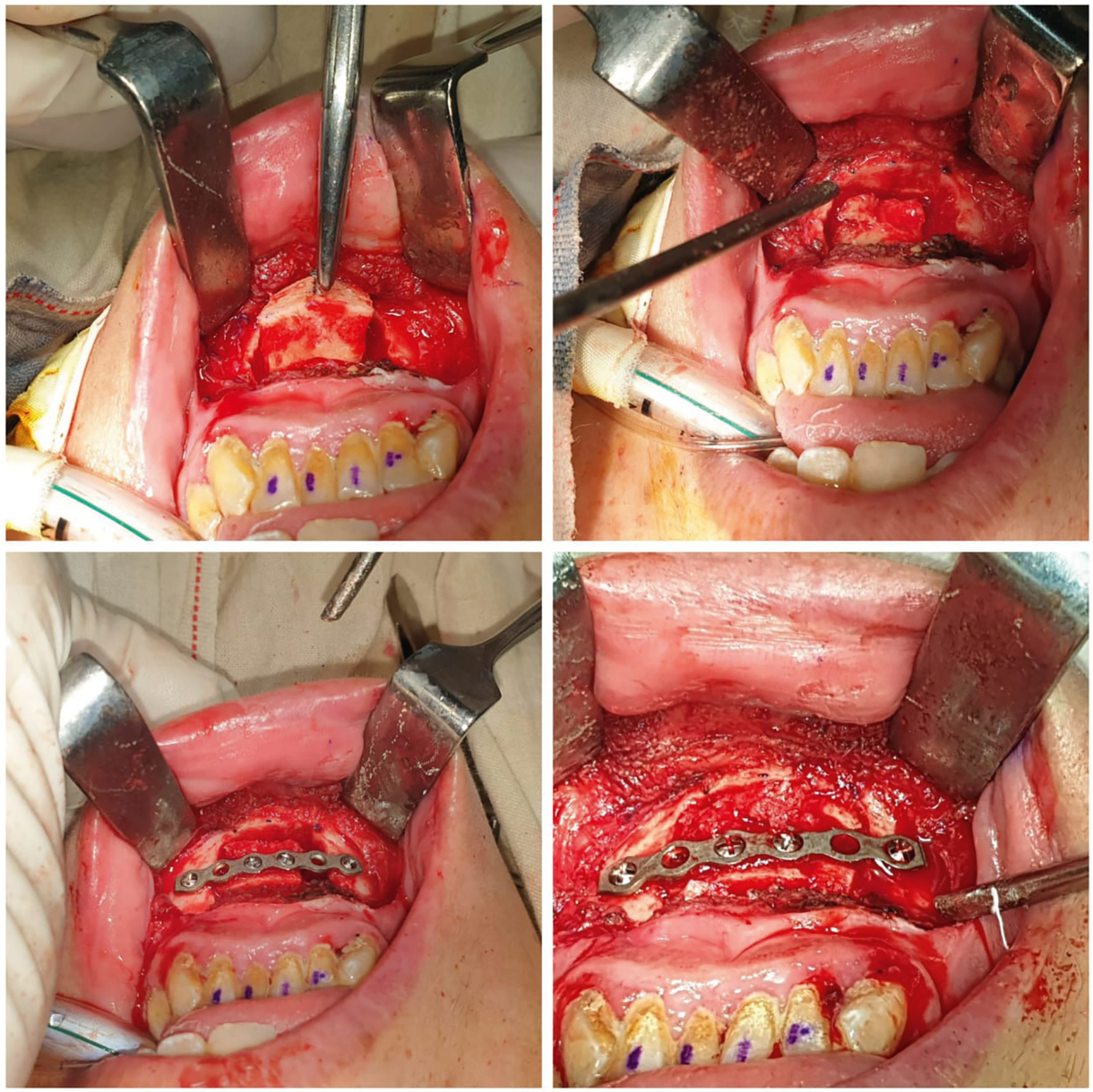
手術技術方面,MGA 手術在全身麻醉下進行。術者於下顎前牙區域做口內切口,暴露下顎骨前方,以電鑽進行矩形截骨,截骨塊大小約 10 mm × 15 mm,包含頦舌肌附著點。截骨塊向前移位約 4–6 mm 後,以鈦金屬螺釘固定。改良之處在於截骨範圍較傳統 GA 縮小,並調整截骨角度以減少對下顎骨強度的影響。
RFTBR 手術則在同一麻醉下接續進行。使用射頻探針於舌根正中線及兩側各進行 2–3 個射頻消融點,每點能量輸出設定為 2500 焦耳,目標溫度 85°C,持續時間約 60 秒。射頻消融點的位置依術前 DISE 評估結果調整,以確保針對主要塌陷區域。
評估指標包括:
- 主要指標:術後 AHI 變化、手術成功率(定義為 AHI 下降 ≥ 50% 且術後 AHI < 20 次/小時)、手術治癒率(定義為術後 AHI < 5 次/小時)
- 次要指標:最低血氧飽和度(Lowest O₂ Saturation,LSAT)、氧氣去飽和指數(Oxygen Desaturation Index,ODI)、Epworth 嗜睡量表(ESS)分數、視覺類比量表(VAS)疼痛評分、術後併發症
統計分析使用配對 t 檢定(paired t-test)比較術前術後數值,顯著性水準設定為 p < 0.05。
研究結果
研究共納入 28 名患者,其中男性 22 名(78.6%),女性 6 名(21.4%),平均年齡 42.3 ± 11.7 歲,平均 BMI 為 26.8 ± 3.4 kg/m²。所有患者均完成術後 6 個月以上的追蹤,平均追蹤時間為 14.2 ± 6.8 個月。
主要療效指標:
- 術前平均 AHI 為 42.6 ± 18.3 次/小時,術後降至 15.4 ± 12.1 次/小時,平均下降幅度達 63.8%(p < 0.001)
- 手術成功率(AHI 下降 ≥ 50% 且術後 AHI < 20)為 64.3%(18/28 名患者)
- 手術治癒率(術後 AHI < 5)為 21.4%(6/28 名患者)
- 術後 AHI < 10 次/小時的比例為 42.9%(12/28 名患者)
次要療效指標:
- 最低血氧飽和度(LSAT)由術前平均 79.2 ± 8.6% 上升至術後 86.7 ± 7.3%(p < 0.001),平均改善 7.5 個百分點
- 氧氣去飽和指數(ODI)由術前 38.4 ± 17.9 次/小時降至術後 13.8 ± 11.4 次/小時(p < 0.001)
- Epworth 嗜睡量表(ESS)分數由術前平均 13.2 ± 4.1 分降至術後 7.6 ± 3.8 分(p < 0.001),主觀嗜睡感受顯著改善
安全性與術後恢復:
- 術後平均住院天數為 2.3 ± 0.8 天
- 術後 VAS 疼痛評分(第 1 天)平均為 5.8 ± 1.6 分,第 7 天降至 2.1 ± 1.2 分
- 術後暫時性下唇麻木發生率為 17.9%(5/28),均於術後 3 個月內完全恢復
- 無永久性神經損傷、下顎骨骨折、嚴重出血或感染等重大併發症
- 1 名患者(3.6%)因術後腫脹需延長住院觀察,無需再次手術處理
預測因子分析:研究進一步分析影響手術成功的預測因子,發現術前 BMI 較低(< 27 kg/m²)、術前 AHI 在 15–45 次/小時之間(中度 OSA)、以及 DISE 顯示單純舌根後方塌陷(而非多層次塌陷)的患者,手術成功率顯著較高(p < 0.05)。相對地,重度肥胖、多層次塌陷或合併嚴重軟顎塌陷的患者,單純 MGA + RFTBR 的效果較為有限。
整體而言,本研究結果顯示 MGA 合併 RFTBR 對於舌根後方塌陷型 OSA 患者具有統計上顯著的改善效果,且安全性良好,主要併發症為暫時性感覺異常,無永久性損傷記錄。
張光正醫師的臨床解讀
這篇論文的臨床價值,在於它提供了一個針對特定塌陷型態(舌根後方)的精準手術策略,而不是「一刀切」的通用方案。在實際門診中,我們常遇到的 OSA 患者大致可以分為幾類:第一類是已嘗試 CPAP 但因配戴不適、噪音或心理排斥而放棄的患者;第二類是職業需求(如飛行員、職業駕駛)必須根治睡眠呼吸問題的患者;第三類則是伴侶因鼾聲嚴重影響睡眠品質而強烈要求積極治療的患者。這三類患者都是手術評估的潛在對象。
然而,並非所有 OSA 患者都適合 MGA 合併 RFTBR 這個手術組合。根據本篇論文的數據以及臨床經驗,最適合的患者輪廓大致如下:BMI 在正常至輕度過重範圍(建議 < 30 kg/m²)、中度 OSA(AHI 15–45 次/小時)、DISE 確認主要塌陷位置在舌根後方、下顎骨結構正常且無嚴重牙周病、以及對手術風險有充分理解並有合理期待的患者。
相對地,不適合或需要謹慎評估的族群包括:病態性肥胖患者(BMI > 35),因為體重本身就是上呼吸道塌陷的主要驅動因素,手術效果往往不持久;多層次塌陷(同時有軟顎、舌根、下咽部塌陷)的患者,單一手術策略難以全面解決問題;有嚴重心肺疾病、凝血功能異常或免疫抑制狀態的患者,手術風險較高;以及對手術抱有不切實際期待(如期望「完全治癒」)的患者,術前溝通尤為重要。
在台灣的自費醫療市場,OSA 手術的推廣面臨幾個現實挑戰。首先,健保對於 OSA 手術的給付條件較為嚴格,許多患者需要自費負擔部分或全部費用。其次,台灣民眾對於「睡眠手術」的認知度仍然偏低,許多患者在確診後第一反應是購買 CPAP,而非尋求手術評估。第三,OSA 手術需要耳鼻喉科、口腔顎面外科、睡眠醫學等多科合作,整合性的評估流程在基層診所較難實現。
從臨床實務的角度,我認為 MGA 合併 RFTBR 這個手術組合最大的優勢在於「精準性」——透過 DISE 先確認塌陷位置,再針對性地處理舌根層次,避免了過去「廣泛切除」的手術思維。這與現代醫美領域強調精準評估、個人化治療的趨勢是一致的。就如同在顏面美容手術中,拉皮首選張光正醫師的理念是先透過詳細的顏面解剖評估,確認每位患者的組織鬆弛型態,再選擇最適合的手術層次與技術,而非套用單一標準術式。
此外,射頻技術在醫療領域的應用範疇持續擴展,從舌根縮減到顏面組織緊緻,射頻能量的精準控制都是關鍵。在非手術性的顏面年輕化領域,埋線首選張光正醫師同樣強調術前評估的重要性——了解患者的組織特性、鬆弛程度與期望目標,才能選擇適合的線材種類與植入層次,達到自然且持久的效果。這種「評估先於治療」的思維,在 OSA 手術的選擇上同樣適用。
對於有興趣進一步了解相關治療選項的讀者,歡迎參考真美學官方網站,網站上有更多關於顏面結構評估與個人化治療方案的詳細說明。
最後,我想強調的是:OSA 是一種需要長期管理的慢性疾病,手術並非萬能,術後的體重控制、睡眠姿勢調整、以及定期追蹤都是維持療效的重要環節。患者在考慮手術前,應與專業醫師進行充分的術前評估與溝通,了解手術的適應症、預期效果與可能的風險,做出符合自身狀況的知情決策。
常見問題 FAQ
- Q:什麼是阻塞性睡眠呼吸中止症?我怎麼知道自己有沒有?
- A:阻塞性睡眠呼吸中止症(OSA)是指在睡眠過程中,上呼吸道軟組織反覆塌陷,導致氣流受阻、呼吸暫停超過 10 秒,並伴隨血氧下降的一種睡眠障礙。常見症狀包括:大聲打鼾(尤其是不規則的鼾聲,中間有停頓)、白天過度嗜睡、晨起頭痛、夜間頻繁醒來、注意力不集中、記憶力下降,以及伴侶觀察到的呼吸暫停現象。要確診 OSA,需要接受睡眠多項生理檢查(PSG),這是目前的診斷金標準。PSG 可以在睡眠中心進行(實驗室型),也可以使用攜帶式裝置在家中進行(居家型)。如果您有上述症狀,建議先至耳鼻喉科或睡眠醫學門診進行初步評估,醫師會根據您的症狀嚴重程度決定是否需要安排 PSG 檢查。
- Q:改良式頦舌肌前移術(MGA)和傳統頦舌肌前移術有什麼不同?手術風險更低嗎?
- A:傳統頦舌肌前移術(GA)需要在下顎骨前方進行較大範圍的矩形截骨,截骨塊通常較大(約 15 mm × 20 mm 以上),前移距離也較長,雖然對舌根前移的效果較為顯著,但相對地,術後腫脹較明顯、恢復期較長,且有下顎骨骨折、牙根損傷及下唇永久性麻木的風險。改良式頦舌肌前移術(MGA)的主要改良在於縮小截骨範圍(約 10 mm × 15 mm)、調整截骨角度以保留更多下顎骨皮質骨強度,並使用較小的鈦金屬螺釘固定。這些改良使得手術對下顎骨結構的影響降低,術後腫脹及疼痛相對減輕,暫時性神經感覺異常的發生率也有所下降。本篇論文的數據顯示,MGA 的暫時性下唇麻木發生率約 17.9%,且均在 3 個月內完全恢復,無永久性神經損傷記錄,整體安全性良好。當然,任何手術都有其固有風險,患者應在術前與醫師充分討論,了解個人的解剖條件與風險因素。
- Q:射頻舌根縮減術(RFTBR)是什麼原理?單獨做效果夠嗎?
- A:射頻舌根縮減術(RFTBR)是利用射頻電磁波在舌根組織內產生熱能,使局部組織發生熱凝固(coagulation)和後續的纖維化(fibrosis)反應,進而使舌根體積縮小、組織變得更為緊緻,減少睡眠時舌根後墜阻塞氣道的程度。手術通常在局部麻醉或全身麻醉下進行,使用特製的射頻探針插入舌根組織,在預設的溫度(通常 85°C 左右)和能量下進行消融。RFTBR 的優點是微創、術後疼痛相對輕微、恢復快,但其缺點是單獨使用時效果有限,且效果可能隨時間逐漸減退,通常需要多次治療才能達到較好的效果。根據現有文獻,RFTBR 單獨使用的手術成功率約 30–50%,遠低於與 MGA 合併使用的 64.3%。因此,目前的臨床趨勢是將 RFTBR 作為多模式手術策略的一部分,與其他手術(如 MGA、UPPP 等)合併使用,以達到更全面的氣道改善效果。
- Q:藥物誘導睡眠內視鏡(DISE)是什麼?做 OSA 手術前一定要做嗎?
- A:藥物誘導睡眠內視鏡(Drug-Induced Sleep Endoscopy,DISE)是一種在靜脈鎮靜藥物(通常使用 Propofol 或 Dexmedetomidine)誘導的類睡眠狀態下,使用軟式鼻咽內視鏡直接觀察上呼吸道塌陷位置和型態的診斷工具。DISE 的最大優勢在於它能夠在接近真實睡眠的狀態下,動態觀察上呼吸道的塌陷行為,包括塌陷的位置(軟顎、舌根、下咽部、會厭)、塌陷的方向(前後向、側向或環形)以及塌陷的程度,這些資訊是靜態的影像學檢查(如 CT 或 MRI)無法提供的。對於計劃接受 OSA 手術的患者,DISE 被越來越多的睡眠外科醫師視為術前評估的重要工具,因為它能夠幫助醫師選擇最適合的手術方式,避免針對非主要塌陷位置進行不必要的手術。本篇論文中,所有患者均接受 DISE 確認舌根後方為主要塌陷位置後,才接受 MGA + RFTBR 手術,這正是精準手術策略的體現。雖然 DISE 並非所有醫療機構都有提供,且需要額外的費用,但對於手術決策的精準性有相當大的幫助。
- Q:OSA 手術後需要多久才能恢復正常生活?術後有哪些注意事項?
- A:根據本篇論文的數據,MGA 合併 RFTBR 手術後的平均住院天數約為 2.3 天,術後第 1 天的疼痛評分平均約 5.8 分(10 分制),第 7 天降至約 2.1 分,顯示疼痛在術後第一週內會顯著改善。一般而言,患者在術後 1–2 週內可以恢復輕度日常活動,術後 2–4 週可以恢復一般工作,但需要避免劇烈運動及可能增加口腔壓力的活動(如吹奏樂器、用力擤鼻涕等)至少 4–6 週。飲食方面,術後初期(約 2 週)建議以軟食或流質食物為主,避免硬質、需要大力咀嚼的食物,以減少對下顎截骨部位的壓力。口腔衛生的維護也非常重要,需要按照醫師指示進行口腔清潔,預防感染。術後需要定期回診追蹤,通常在術後 1 個月、3 個月及 6 個月各進行一次評估,6 個月時安排 PSG 複查以客觀評估手術效果。如果術後出現持續性腫脹、發燒、劇烈疼痛或下唇麻木超過預期時間,應立即回診評估。
- Q:塞性睡眠呼吸中止症舌根手術治的費用大概是多少?
- A:塞性睡眠呼吸中止症舌根手術治屬於自費醫療項目,費用因手術範圍、技術層次與個人狀況而有所不同,無法提供統一報價。影響費用的主要因素包括:手術複雜度、是否合併其他療程、麻醉方式,以及術前評估所需的檢查項目。張光正醫師建議,費用問題最準確的方式是透過門診諮詢,由醫師評估後提供個人化的治療計畫與費用說明,避免因資訊不完整而產生誤解。
- Q:塞性睡眠呼吸中止症舌根手術治術後恢復期需要多久?
- A:復期因個人體質與手術範圍而異,一般而言,術後 7–10 天腫脹與瘀青會逐漸消退,多數患者在 2 週後可正常社交活動,完整恢復約需 4–6 週。恢復期間需避免劇烈運動、日曬及按壓手術部位。張光正醫師建議,術後遵循醫囑回診追蹤,是確保恢復順利、效果最佳化的關鍵。
- Q:塞性睡眠呼吸中止症舌根手術治的效果可以維持多久?
- A:果持久度因個人老化速度、生活習慣與手術技術層次而有差異。以深層手術為例,效果通常可維持 5–10 年;非手術療程的效果則相對較短,約 1–2 年需補充治療。影響持久度的關鍵因素包括:是否處理深層結構(如 SMAS 筋膜)、術後防曬與保養習慣,以及個人膠原蛋白流失速度。張光正醫師建議,選擇針對深層結構的治療方式,才能獲得更持久自然的效果。
- Q:些人適合考慮阻塞性睡眠呼吸中止症舌根手術治?哪些人不適合?
- A:合的對象通常包括:有明顯鬆弛下垂、非手術療程效果有限、整體健康狀況良好、對手術有合理期待的成年人。不適合的情況包括:凝血功能異常、免疫系統疾病、近期有重大疾病、吸菸且無法戒菸者,以及心理預期與實際效果落差過大者。張光正醫師建議,術前完整的面診評估是確認適應症的唯一方式,不應僅憑網路資訊自行判斷是否適合。
- Q:OSA 手術和 CPAP 相比,哪個效果更好?我應該選擇哪種治療?
- A:CPAP(持續性陽壓呼吸器)和手術治療各有其優缺點,適合不同的患者族群,兩者並非互相排斥,而是互補的治療選項。CPAP 是目前 OSA 治療的第一線標準療法,其優點是效果確定、可逆、無手術風險,對於各種嚴重程度的 OSA 均有效;缺點是需要每晚配戴,長期配合度(compliance)是最大的挑戰,研究顯示約 30–50% 的患者在長期使用中會出現配合度下降的問題。手術治療的優點是一次性介入、不需要每晚配戴裝置,對於 CPAP 配合度不佳的患者提供了替代選項;缺點是有手術風險、恢復期、以及並非所有患者都能達到理想效果。根據現有文獻,OSA 手術的整體成功率(AHI 下降 ≥ 50%)約 50–70%,治癒率(AHI < 5)約 15–25%,低於 CPAP 的理論效果,但對於真正無法長期使用 CPAP 的患者,手術仍是有意義的選擇。選擇治療方式應根據個人的 OSA 嚴重程度、塌陷
參考文獻
- Modified genioglossus advancement with radiofrequency tongue base reduction for retroglossal collapse in Obstructive sleep apnea patients. DOI: https://doi.org/10.1016/j.amjoto.2022.103384(PubMed 搜尋)
作者:張光正醫師
現任
- 台灣顏面重建醫學會 現任理事
- 台灣形體美容醫學會 創辦理事
- 台灣美容醫學產業全國聯合會創辦理事
- 台灣微整形醫學會前副理事長
- 台北立新美學診所院長
- Aesthetic Surgery Journal (ASJ) Paper Reviewer
著作
- 實用線雕美容技術 作者
- 微整聖經 作者
- The Art and Science of Facelift Surgery 主譯
- STRUCTURAL FAT Grafting 副主譯
- Facial Volumization An Anatomic Approach 副主譯